Ist Insulin gut oder schlecht für Diabetes?
Ist Insulin gut oder schlecht für Diabetes? 
Diabetes mellitus ist ein Wort mit drei Buchstaben, auf das ich besonders empfindlich reagiere und von dem ich genervt bin, wenn ich es höre oder sehe, denn meine Mutter leidet seit mehr als 20 Jahren an Diabetes mellitus, und ihr Zustand wird immer schlimmer. Ihre Krankheit macht uns als Kinder sehr zu schaffen.
Die Person, die diese Frage stellt, wurde gerade auf hohen Blutzucker untersucht, und wenn das der Fall ist, würde ich vorschlagen, dass Sie noch kein Insulin verwenden. Zunächst möchte ich erklären, dass ich kein Werber bin, sondern dass es sich um meine persönliche Begeisterung handelt, danke. Warum sage ich das? Im Januar letzten Jahres, weil meine Mutter war schwer krank im Krankenhaus, die gleiche Abteilung des Patienten die Schwiegereltern zu besuchen, sprechen über Diabetes, sie ist auch Diabetiker, aber die Menschen nicht nehmen Medikamente, und jetzt der Blutzucker Kontrolle ist auch sehr gut.
Wie kontrolliert sie ihren Blutzucker? Es ist das, was die Leute immer sagen: "Halt den Mund, gib Gas und iss richtig." So ist es, die meisten von uns wissen das, aber viele Menschen setzen es nicht gut um oder führen es nicht gut genug aus, um etwas gut zu machen. Kein energiereiches, energiereiches Nicht-Essen, viel Gemüse, viel Bewegung. Vor allem Sellerie, die Blätter sind nicht verloren, waschen Sie ein wenig offenes Wasser überflutet die Melodie von Gemüse, und sogar überflutet Wasser sind Trinkwasser nicht gießen wollen. Zur gleichen Zeit oft gemessen Blutzucker, nicht Drogen nehmen, ist der Blutzucker nicht sehr hoch zu präsentieren.
Wenn der Blutzucker sehr hoch ist und ohne Medikamente oder Insulinspritzen nicht kontrolliert werden kann, sind natürlich trotzdem Medikamente notwendig. Aber halten Sie den Mund, halten Sie die Beine offen, essen Sie vernünftig und halten Sie Ihren Blutzucker unter Kontrolle, das ist ein Muss, vielleicht können die Menschen eines Tages den Diabetes ausrotten, ich wünsche Ihnen eine schnelle Genesung! Ich danke Ihnen!
Die Behandlung von Diabetes, unterteilt in zwei Fälle, einige Leute haben Diabetes mit oralen Medikamenten oder Ernährung und Bewegung Blutzucker wird gut, und einige Leute ist zu spielen Insulin zu kontrollieren, die erste ist ihr eigener Körper Insulin-Sekretion relativen Mangel an der letztere ist absolut Mangel an das Gesicht der absoluten Mangel an Pankreas-Sekretion ist in der Regel ein Diabetiker, so müssen Sie spielen Insulin, und spielen Insulin ist nicht gut? Dies ist nicht gut, und solange die Krankheit Kontrolle ist vorteilhaft sind gute Programme, im Gegenteil, wenn es kein Insulin, das hat Diabetes, einige Leute sind hoffnungslos, ist eine Frage der Weisheit!
Mehr als 90 Jahre nach seiner Einführung ist Insulin immer noch die einzige Behandlung für Typ-1-Diabetes und eine der besten Behandlungen für andere Arten von Diabetes, und es hat ein medizinisches Wunder vollbracht, indem es Diabetes von einer unheilbaren Krankheit in eine chronische verwandelt hat.
Bei unserer Arbeit werden wir täglich mit vielen Fragen von Patienten zum Thema Insulin konfrontiert. Deshalb habe ich hier die Vor- und Nachteile der Insulintherapie für Sie zusammengestellt.
Das Versagen der β-Zellen der Bauchspeicheldrüse und die Insulinresistenz in den Geweben der Zielorgane sind die beiden wichtigsten pathophysiologischen Mechanismen bei der Entwicklung von Typ-2-Diabetes, wobei die fortschreitende Verschlechterung der β-Zellfunktion der Bauchspeicheldrüse als entscheidend gilt. Das heißt, was auch immer die Ursache für den Rückgang der Insulinsekretion oder für die Insulinresistenz ist, die zu einem erhöhten Blutzuckerspiegel führen kann, besonders wichtig ist die Toxizität von hoher Glukose für die β-Zellfunktion. "Daher ist Insulin bei Patienten mit Diabetes mellitus Typ 1 weit verbreitet, und eine kurzfristige intensive Behandlung bei Patienten mit neu diagnostiziertem Diabetes mellitus Typ 2 oder Diabetes mellitus Typ 2 mit langer Krankheitsdauer kann nicht nur die hyperglykämische Toxizität maximal lindern, sondern auch die Funktion der β-Zellen verbessern, die Insulinsekretion neu gestalten und die Empfindlichkeit einiger Patienten gegenüber oralen Medikamenten wiederherstellen. die Empfindlichkeit gegenüber oralen Medikamenten bei einigen Patienten wiederherzustellen. Es kann auch die Auswirkungen eines anormalen Fettstoffwechsels verbessern und die Funktion des Gefäßendothels verbessern. Die Entwicklung diabetischer Komplikationen kann durch eine gute Blutzuckereinstellung verzögert werden, wobei sich eine intensive Behandlung in den DCCT- und UKPDS-Studien als vorteilhaft für die diabetische Mikroangiopathie erwies.

Allerdings können die Patienten nur von einer angemessenen Intensivtherapie profitieren, denn eine Intensivtherapie hat folgende Nachteile:
1. große Studien wie VADT, ADVANCE und ACCORD bestätigen, dass eine intensive Therapie keinen signifikanten Nutzen für kardiovaskuläre Ereignisse hat oder sogar zu einer Zunahme kardiovaskulärer Ereignisse führt.
(2) Die häufigste unerwünschte Wirkung einer Intensivtherapie ist Hypoglykämie, und eine schwere Hypoglykämie kann zu Hirnschäden und kognitiven Funktionsstörungen führen.
3. eine Gewichtszunahme.
4. eine Hyperinsulinämie.
In Anbetracht der oben genannten Vorteile und Mängel der Insulintherapie bei Diabetes mellitus muss individuell entschieden werden, unter welchen Umständen Insulin eingesetzt und unter welchen Umständen die Insulintherapie beendet werden soll, um die Anweisungen des Arztes zur Durchführung zu befolgen. Wird das Insulin hingegen nicht zum richtigen Zeitpunkt eingesetzt, wird eine Chance verpasst, die Schädigung der β-Zellfunktion der Bauchspeicheldrüse weiter verschlimmert und der Diabetes mellitus verschlimmert. Ein Absetzen des Insulins führt nicht nur zu Hypoglykämien, die Herz-Kreislauf- und zerebrovaskuläre Erkrankungen hervorrufen können, sondern kann auch die Lebensqualität beeinträchtigen.
Lassen Sie mich eine einheitliche Erklärung zu der Frage geben, die der Patient am Anfang des Artikels gestellt hat.
Fragen Sie:
Machen Insulinspritzen süchtig?
Antwort:
Insulin selbst ist ein Hormon, das normalerweise vom Körper ausgeschüttet wird. Die Einnahme von Insulin ist weder abhängig noch macht sie süchtig. Einige Patienten mit akuter Bauchspeicheldrüsenentzündung, deren Insulinsekretion beeinträchtigt ist, verwenden während der Behandlung ebenfalls Insulin zur Kontrolle ihres Blutzuckers. Nach der Genesung von der Pankreatitis ist die normale Funktion der Inselzellen wiederhergestellt, und es besteht kein Bedarf an einer zusätzlichen Insulinergänzung. Dies reicht aus, um zu zeigen, dass keine Insulinabhängigkeit besteht.

Fragen Sie:
Insulin nur in fortgeschrittenen Stadien des Diabetes?
Antwort:
Natürlich nicht, es gibt keinen Früh- oder Spätdiabetes an sich, und die Kontrolle des Blutzuckers ist von grundlegender Bedeutung. Diabetes tritt in der Regel auf zwei Arten auf: Entweder schüttet der Patient nicht genügend Insulin aus, oder das ausgeschüttete Insulin wirkt nicht richtig. Im ersten Fall kann eine Behandlung mit Insulin sehr wirksam sein. Die unzureichende Insulinausschüttung wurde früher als "insulinabhängiger Diabetes mellitus" bezeichnet. Daher stammt wohl auch das Gerücht der Insulinabhängigkeit.
问
: Ist es schmerzhaft, Insulin zu nehmen?
Antwort:
Das größte Problem bei der Anwendung von Insulin ist, dass es gespritzt werden muss und nicht oral eingenommen werden kann. Da Insulin im Wesentlichen ein kleines Eiweißmolekül ist, wird es, wenn es oral eingenommen wird, vom Magen-Darm-Trakt verdaut und verliert seine Wirkung, genau wie Fleisch und Eier, so dass es nur mit Nadeln injiziert werden kann. Viele Patienten haben mehr Angst vor Schmerzen und zögern, Insulin zu spritzen. In der Tat sind die Geräte zur Insulininjektion heutzutage sehr ausgereift, und solange man weiß, wie man sie richtig anwendet und nicht wiederholt in dieselbe Körperstelle spritzt, wird es kaum starke Schmerzen verursachen.

Fragen Sie:
Was sind die Nebenwirkungen von Insulin?
Antwort:
Insulin ist kein Zaubertrank, der keinerlei Nebenwirkungen hat. Die größte Nebenwirkung ist, dass es eine Unterzuckerung auslösen kann, insbesondere bei Patienten mit unregelmäßiger Ernährung und schlechter Blutzuckereinstellung. Diabetiker sollten auf die Blutzuckermessung achten und die für sie geeignete Insulinart und -dosierung wählen. Außerdem wird den Patienten geraten, sich gesunde Lebensgewohnheiten anzueignen und einen mehrgleisigen Ansatz zur Kontrolle ihres Blutzuckers zu verfolgen.
Mehr Aufmerksamkeit für die öffentliche Microblogging-Nummer tnbtbzc (Diabetes Peer Support)
Vielen Dank für die Einladung zu beantworten, Diabetes-Behandlung mit Insulin, gibt es keine guten oder schlechten, nach den unterschiedlichen Bedingungen der einzelnen Personen, die Behandlung Plan ist nicht das gleiche, der Arzt ist sicherlich auf der Grundlage der Zustand des Patienten, die Abwägung der am besten geeigneten Mittel der Behandlung, ob mit oralen Hypoglykämie Medikamente oder Insulin, gibt es nur ein Ziel, das heißt, den Patienten zu helfen, ihren Blutzucker zu kontrollieren.

Viele Zuckerkonsumenten haben das Missverständnis, dass eine einmalige Insulinbehandlung beweist, dass der Zustand ernst ist. Dies ist nicht der Fall, die Insulinbehandlung kann in viele verschiedene Situationen unterteilt werden. Bei Typ-1-Patienten ist eine Insulinbehandlung notwendig, weil die Insulinsekretion absolut unzureichend ist. Bei Typ 2 können je nach Zustand sowohl blutzuckersenkende Medikamente als auch Insulin eingesetzt werden. Einige Patienten werden im Frühstadium der Krankheit mit Insulin behandelt, um die Bauchspeicheldrüse zu schützen und den Zellen der Bauchspeicheldrüse die Möglichkeit zu geben, sich zu erholen und zu reparieren. In einigen Fällen wird Insulin auch benötigt, wenn die blutzuckersenkenden Medikamente allmählich versagen. Es gibt auch Sonderfälle, wie z. B. Patienten in der Chirurgie, bei Traumata und anderen Stresssituationen oder während der Schwangerschaft, denen ebenfalls eine Insulinbehandlung empfohlen wird.
Insulin ist nichts Schlimmes, glauben Sie nicht, was "Abhängigkeit", "süchtig" Gerüchte, Insulin gehört zu einem unserer körpereigenen endokrinen Hormone, ist es fast keine toxischen Nebenwirkungen, nur leicht zu Hypoglykämie oder verursachen einen gewissen Grad der Es neigt nur dazu, Unterzuckerung oder ein gewisses Maß an Fettleibigkeit zu verursachen.
Es gibt also kein "gut" oder "schlecht" bei der Einnahme von Insulin. Solange Sie Ihren Blutzucker in einem erreichbaren Bereich halten können, ist es eine gute Sache!
SugarManHealth.com Originalantwort, klicken Sie auf "Gefällt mir", wenn Sie sie gut finden!
Diabetes mellitus ist eine Stoffwechselerkrankung, die durch eine chronische Hyperglykämie gekennzeichnet ist, die durch eine Vielzahl von ätiologischen Faktoren verursacht wird. In diesem StadiumDie wichtigsten klinischen pharmakologischen Behandlungen von Diabetes sind Insulinotropika, Insulinsensitizer, Analoga zur Reduktion der Glukosequelle, Insulin und Insulinanaloga sowie neue hypoglykämische Wirkstoffe.
Insulin und seine Analoga hemmen die hepatische Glykogenolyse und die hepatische Glukoneogenese durch Bindung an den Insulinrezeptor, verringern die hepatische Glukoseausscheidung, fördern die hepatische Aufnahme von Glukose und die hepatische Glykogensynthese, erhöhen die Aufnahme von Glukose und Aminosäuren durch Muskel- und Fettgewebe, fördern die Synthese und Speicherung von Proteinen und Fetten, fördern die hepatische Produktion von Lipoproteinen sehr geringer Dichte (VLDL) und die Aktivierung der Lipoproteinlipase, die den Abbau von VLDL fördert und den Abbau von Fett und Proteinen in Fett und Muskeln unterdrückt, hemmen die Produktion von Ketonkörpern und fördern deren Verwendung durch umliegende Gewebe. Hemmt den Fett- und Eiweißabbau in den Muskeln, hemmt die Produktion von Ketonkörpern und fördert deren Verwertung durch die peripheren Gewebe.
Eine Insulintherapie sollte bei Patienten mit Diabetes mellitus Typ 1, Schwangerschaftsdiabetes mellitus und Diabetes mellitus Typ 2 eingeleitet werden, wenn akute Komplikationen, schwere chronische Komplikationen, chirurgische Infektionen und andere belastende Zustände vorliegen, wenn der Blutzuckerspiegel auch nach einer Kombinationstherapie mit mehreren Medikamenten noch schlecht eingestellt ist oder wenn neu diagnostizierte Patienten mit Diabetes mellitus Typ 2 einen hohen Blutzucker aufweisen.
Nach der Quelle des Insulins kann in tierisches Insulin, Humaninsulin und Insulinanaloga unterschieden werden. Nach Insulin Aktion Zeit und Eigenschaften können in ultra-kurz wirkende Insulin-Analoga, kurz wirkende Insulin, mittel-wirkende Insulin, lang wirkende Insulin (einschließlich lang wirkende Insulin-Analoga), ultra-lang wirkende Insulin-Analoga, vorgemischte Insulin (einschließlich vorgemischte Insulin-Analoga) unterteilt werden.
Die wichtigsten unerwünschten Wirkungen von Insulin sind:Hypoglykämie, die auf eine übermäßige Dosierung oder eine unwissenschaftliche Ernährung und Bewegung der Patienten während der Insulintherapie zurückzuführen ist. (2) Die Insulintherapie kann auch mit unerwünschten Wirkungen wie allergischen Reaktionen, Insulinneuritis, Fettleibigkeit, Insulinresistenz und subkutaner Fettatrophie verbunden sein. (3) Zu den seltenen Nebenwirkungen gehören auch Leberschäden, Vitiligo, affektive Störungen, hämolytische Anämie, kolorektales Karzinom und Rhabdomyolyse.
Für die Behandlung von Krankheiten, mit den so genannten guten und schlechten. Alles ist der Arzt nach gründlicher Überlegung, umfassendes Gleichgewicht für den Patienten, um die beste Wahl zu treffen.
🍀Professionelle plus Wissenschaft, früh zu wissen, die weit leiden.
Es gibt keine gute oder schlechte Behandlungsmöglichkeit für Diabetiker, solange sie zu Ihrem Lebensstil passt und Ihren Blutzucker kontrolliert. Der Einsatz von Insulin ist nur ein Mittel zum Zweck und nur so gut wie die Art und Weise, wie es eingesetzt wird, und sein klinisches Ergebnis.
。
Bei Typ-1-Diabetes kann nur Insulin Leben rettenOhne Insulin kommt es schnell zu einer lebensbedrohlichen Ketoazidose, und für den Patienten gab es keinen Zweifel, als er sich für diesen Behandlungsplan entschied.
Emotional reich an Insulin sind Menschen mit Typ-2-Diabetes, von denen viele sich davon eingeschüchtert fühlen.Man geht davon aus, dass es eine Abhängigkeit gibt, und je größer die Krankheit ist, desto schwerer wird sie sein. In der Tat ist die Sorge des Patienten nicht überflüssig, ein unvernünftiger Gebrauch von Insulin ist sehr schädlich.
Wenn der PatientSchlechte Kontrolle mit mehreren oralen Medikamentendie auf eine schlechtere Funktion der Inselzellen der Bauchspeicheldrüse hindeuten, zu mehr Mangelerscheinungen führen, als nur eine externe Supplementierung. re.Es besteht ein hoher Grad an Glykotoxizität (glykiertes Hämoglobin > 9%)Es wird auch empfohlen, dass ein aggressiver Insulineinsatz, die Verringerung der Glukosetoxizität, die Verbesserung des Zustands und der Folgekomplikationen günstig sind und eine Insulinbehandlung erforderlich machen.
Natürlich hängt die Wahl des richtigen Programms von der Art des Insulins, dem Stand der Blutzuckerkontrolle und den Lebensgewohnheiten ab.Die Behandlung kann mit einem langwirksamen Insulin + oralem Insulin vor der Mahlzeit, mit einem vorgemischten Insulin, mit langwirksamem Insulin + schnellwirkendem Insulin oder mit einer Insulinpumpe erfolgen.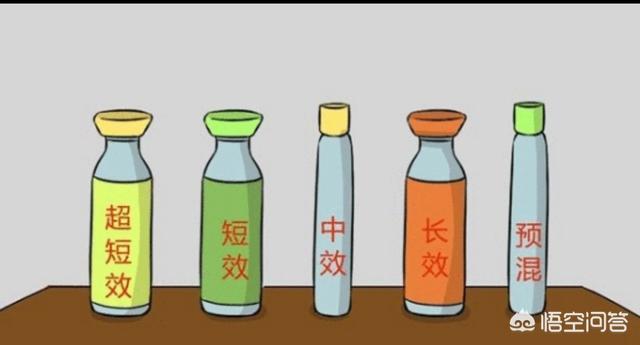
WARME TIPPS.
1) Insulin ist in der Lage, Glukose und Aminosäuren in Fett umzuwandeln, Fettleibigkeit zu verschlimmern, die Insulinresistenz zu verschlimmern und so gleichzeitig den Zucker zu senken.Ohne Ernährungskontrolle werden Sie nur scheinbar immer dicker und haben weiterhin eine schlechte Blutzuckerkontrolle. Deshalb muss die Ernährung kontrolliert werden.
2. Eine Insulintherapie erfordert eine häufige Überwachung des Blutzuckerspiegels, derViele Zuckerkonsumenten werden nach der Formulierung von Blutzuckersenkungsprogrammen nicht überwacht, und wenn sie vielleicht ein halbes Jahr später wieder zum Arzt gehen, weiß ich nicht, welche Wirkung das Insulin hat, und wenn die Blutzuckerkontrolle schlechter ist, weiß ich es auch nicht. Dann wird die Behandlung unwirksam, obwohl sie Geld kostet, aber der Blutzucker wird nicht kontrolliert, die Komplikationen werden nicht kontrolliert, so dass die Aussage, Insulin sei nicht objektiv, nicht zutrifft.
3. zu viel Insulin ist natürlich auch nicht guts fördert die Hyperinsulinämie die Gefäßsklerose und verschlimmert die Komplikationen.
4. Das Insulinregime muss von einem Endokrinologen entwickelt und angepasst werden, wobei eine rechtzeitige Nachkontrolle erfolgen muss.
(5) Die Verwendung sollte standardisiert werden.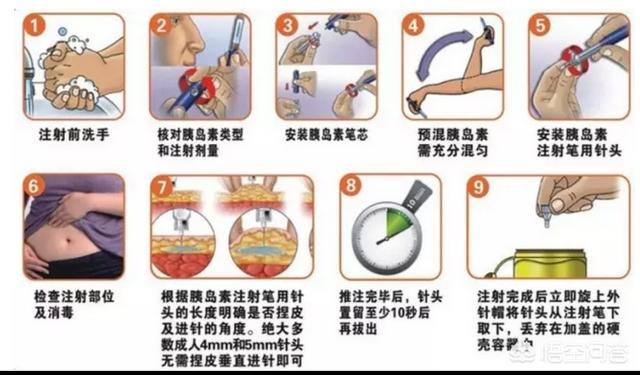
Anstatt also einfach nur zu kommentieren, ob Insulin gut oder schlecht ist, kann ein wenig mehr Bewusstsein und die Überwindung einiger Missverständnisse zu einer besseren Kontrolle der Krankheit und zur Vermeidung von Komplikationen führen.
Wenn Sie eine Anfrage haben, folgen Sie dem Austausch 😃.
Gerne rebloggen und danke für das Like 😁!
Vielen Dank für die Einladung!
Geld kann kapriziös sein, die Behandlung darf nicht kapriziös sein, Diabetiker müssen mehr von Ärzten geführt werden, wissenschaftliche Verwendung von Medikamenten.
Kurz gesagt, wenn es um den Einsatz von Insulin geht, muss es getroffen werden, und wenn es getroffen wird, ist es gut, und wenn es nicht getroffen wird, ist es schlecht; wenn es richtig getroffen wird, ist es gut; wenn es falsch getroffen wird, ist es schlecht. Wie man den Doktor trifft!
Nach dem derzeitigen Stand der medizinischen Versorgung ist Insulin für Typ-I-Diabetes obligatorisch. Etwa 40 Prozent der Typ-II-Diabetiker werden irgendwann Insulin benötigen.
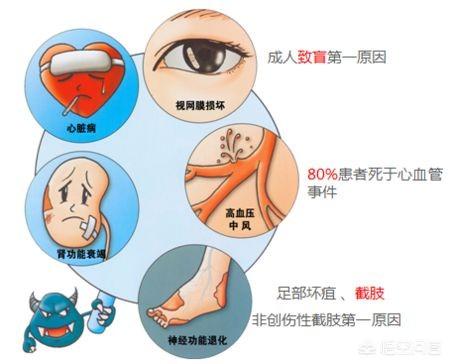
Die Schädigung des Organismus durch Diabetes ist systemisch und progressiv und lässt sich in fünf großen Gesundheitsrisiken zusammenfassen:
Erstens: 99 Prozent haben Komplikationen durch Diabetes.
Zweitens: 15 Prozent der Sehkraftverluste oder sogar Erblindung.
Drittens leiden 10 bis 20 Prozent an Nierenversagen.
Vier, 50 Prozent sterben an diabetischen Herz-Kreislauf-Erkrankungen.
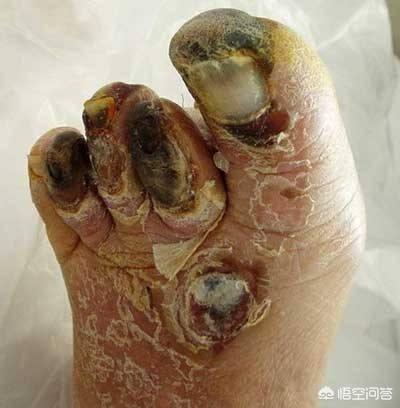
Fünftens: Gliedmaßennekrosen sind die Hauptursache für Behinderungen bei Menschen mittleren und höheren Alters.
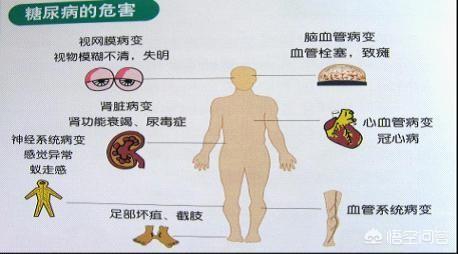
Wie das Sprichwort sagt, ist Diabetes nicht beängstigend, es sind die Komplikationen des Diabetes, die beängstigend sind.
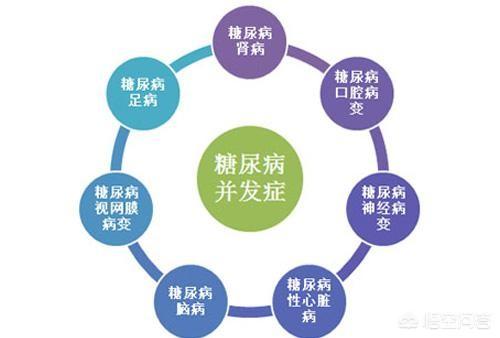
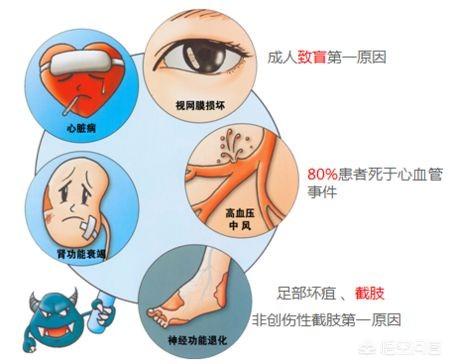
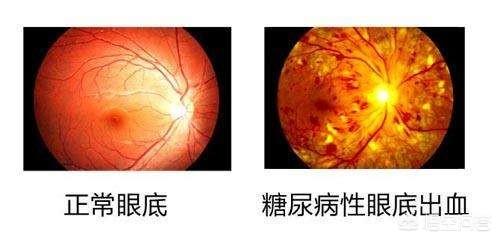

Es gibt akute und chronische Komplikationen des Diabetes.
Akute Komplikationen sind
Chronische Komplikationen sind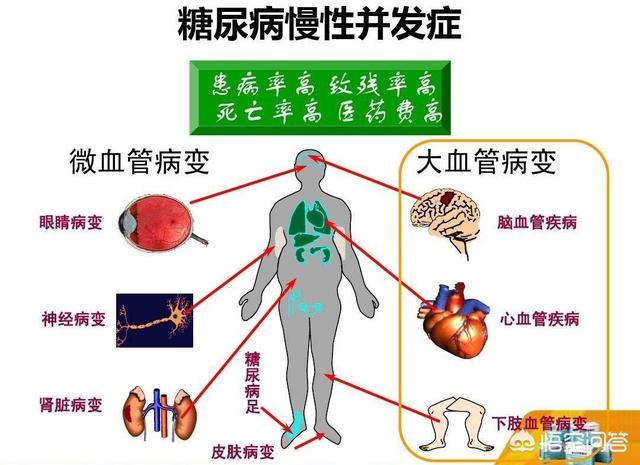
Verstehen Sie, was ich meine? Die Gefahr der Zuckerkrankheit ist so ernst, wie kann man es wagen, nicht auf den Arzt zu hören, wenn man Diabetes hat?
Wenn Sie aus der Lektüre dieser einfachen Propaganda über Diabetes-Wissen etwas gewonnen haben, geben Sie mir bitte ein "Like". Wenn Sie mir folgen und oft kommunizieren können, kann ich Ihnen vielleicht viel in Sachen Gesundheitswissen helfen. Kenner sind herzlich willkommen, zu diskutieren und zu ergänzen.
Dr. Duan spricht über Wissenschaft ☞ Bringen Sie sich zusammen, um Ihr Wissen zu erweitern!
Ob aus Angst vor Ärger, aus Angst, Geld auszugeben, oder aus Angst vor Insulinabhängigkeit - viele Diabetiker machen deutlich, dass sie kein Insulin nehmen wollen. Sollten Diabetiker tatsächlich Insulin einnehmen? Es ist notwendig, dass jeder die Diabetes-Bin-Krankheit und Insulin versteht.

Insulin ist die einzige Substanz im Körper, die den Blutzucker senkt und ist das "therapeutische Werkzeug" zur Kontrolle des Blutzuckers.
Insulin wird von den B-Inselzellen in der Bauchspeicheldrüse ausgeschüttet, und ein erhöhter Blutzucker ist eine Störung des Glukosestoffwechsels, die durch eine unzureichende oder gestörte Insulinausschüttung im Körper verursacht wird. Typ-2-Diabetes ist eine fortschreitende Krankheit, die in einem Versagen der B-Zellen gipfelt.
Daher ist die Insulintherapie ein wichtiges und letztes Mittel zur Kontrolle der Hyperglykämie. Eine Insulintherapie wird bei Vorliegen der folgenden Bedingungen empfohlen.
(1) Menschen mit Typ-1-Diabetes müssen von Beginn der Krankheit an Insulin spritzen, um ihr Leben zu erhalten, und benötigen eine lebenslange Insulinersatztherapie. Insulin muss auch verwendet werden, um die Hyperglykämie zu kontrollieren und das Risiko diabetischer Komplikationen zu verringern.
(2) Bei Patienten mit Diabetes mellitus Typ 2 kann die Einleitung einer Insulintherapie in Betracht gezogen werden, wenn ihr Blutzucker unter der Norm liegt (glykiertes Hämoglobin > 7,0 %), und zwar auf der Grundlage einer kombinierten Therapie aus Lebensstil und oralen Hypoglykämika.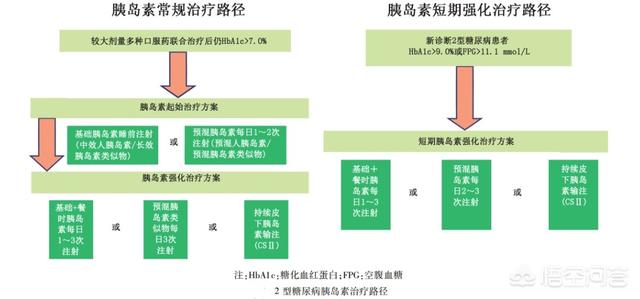
(3) Bei neu entdecktem Diabetes ist es schwierig, ihn als Typ 1 oder Typ 2 zu identifizieren, und Insulin sollte das Mittel der Wahl sein.
(4) Im Rahmen der Diagnose und Behandlung des Diabetes mellitus sollte ein Gewichtsverlust ohne offensichtliche Ursachen so früh wie möglich mit Insulin behandelt werden.
(5) Die Insulintherapie wird in folgenden Fällen bevorzugt: ① Schwangerschaft; ② perioperativer Zeitraum; ③ akute Komplikationen und Stress (Ketoazidose, nicht-ketotischer hyperosmolarer Zustand, Laktatazidose, schwere Infektionen); ④ schwere chronische Komplikationen (diabetische Nephropathie, diabetischer Fuß); ⑤ Kombination bestimmter schwerer Erkrankungen (koronare Herzkrankheit, zerebrovaskuläre Erkrankung, hämatologische Erkrankung, Lebererkrankung); ⑥ sekundärer Diabetes mellitus (Cushing Syndrom, Schilddrüsenüberfunktion, usw.).
Deshalb ist es wichtig, das Wissen über Diabetes und Insulin zu verbreiten, die Bedenken der Patienten zu zerstreuen und ihnen zu helfen, Vertrauen zu gewinnen, damit die Menschen Insulin verstehen.
☞ Folgen Sie Dr. Duan für Gesundheit und Wohlbefinden!
Hallo, über Ist Insulin für Diabetes eine gute oder eine schlechte Sache? Es muss richtig argumentiert und betrachtet werden, deshalb gebe ich im Folgenden eine kurze Erklärung.
Die Entscheidung, ob bei Diabetes mellitus Insulin verabreicht werden soll, hängt von der jeweiligen Erkrankung ab. Bei Typ-1-Diabetes mellitus beispielsweise ist die Insulinsekretion absolut unzureichend, so dass nur die Einnahme von Insulin zur Aufrechterhaltung des normalen physiologischen Bedarfs in Frage kommt. Während Diabetes mellitus Typ 2 zusätzlich zu Insulin mit oralen Hypoglykämika behandelt werden kann, wird eine Insulintherapie oder sogar eine kurzfristige intensive Insulintherapie im Allgemeinen empfohlen, wenn der Blutzucker >16,7 mmol/L ist oder wenn zwei Hypoglykämika den Blutzucker nicht kontrollieren können, wenn das glykosylierte Hämoglobin >9,0 % ist und wenn Diabetespatienten Infektionen entwickeln oder chirurgische Behandlungen benötigen. Dies sind also die Maßnahmen, die für die Behandlung erforderlich sind, wenn die reibungslose Kontrolle des Blutzuckerspiegels die Schäden der hohen Glukosetoxizität an den Pankreasinseln lindern kann, um die Funktion der Pankreasinseln so schnell wie möglich wiederherzustellen, die eigene Insulinsekretion der Pankreasinseln zu fördern, um die Möglichkeit zu schaffen, auf orale Hypoglykämika umzusteigen, um die Lebensqualität zu verbessern und das Auftreten von Komplikationen zu verzögern.
Im Vergleich zu oralen Hypoglykämika ist die Insulintherapie mit mehreren Aspekten verbunden, darunter die Lagerung des Insulins, die Injektionsgeräte, die Injektionsmethoden und die Wahl des Therapieschemas. Insulin muss durch eine Injektion verabreicht werden, und es ist leicht möglich, dass Patienten die Behandlung aus Angst vor den Schmerzen an der Injektionsstelle ablehnen, was zu einer niedrigen Insulinverwendungsrate führt. Die für die Insulininjektion verwendeten Nadeln sind in der Tat sehr kurz und dünn, und der Schmerzreiz ist kaum zu spüren. Solange die Injektionstechnik unter der richtigen Anleitung des medizinischen Personals sorgfältig erlernt wird, ist die Selbstinjektion auch sehr bequem.
Wenn die Insulindosierung angepasst wird, empfiehlt es sich, die Veränderungen des Blutzuckerspiegels kontinuierlich zu überwachen, und wenn Schwindel, Übelkeit und andere Unannehmlichkeiten auftreten, sofort einige Süßigkeiten einzunehmen und anschließend den Blutzuckerspiegel zu kontrollieren. Während der Anwendung von Insulin wird Metformin empfohlen, um die insulininduzierte Gewichtszunahme zu verbessern.
Die maßgebliche Auslegung der Website für pharmazeutische Angelegenheiten darf nicht ohne Genehmigung vervielfältigt werden, und Plagiate werden strafrechtlich verfolgt.
Die Injektion von Insulin bei Diabetikern richtet sich nach dem jeweiligen Zustand. Wenn Diabetiker ihren Blutzucker mit Hilfe von Insulin kontrollieren müssen, ist dies für sie von Vorteil, wenn Diabetiker ihren Blutzucker mit oralen Hypoglykämie-Medikamenten gut kontrollieren können, besteht keine Notwendigkeit, Insulin zu injizieren.
Da die Insulininjektion kompliziert ist, müssen viele Aspekte berücksichtigt werden, wie z. B. die Hautdesinfektion, die Auswahl des Insulingeräts und die Auswahl des Insulintyps bei Diabetikern mit unterschiedlichen Hyperglykämiezuständen, so dass auch die Wahl des Insulintyps unterschiedlich ausfällt. Einige Nebenwirkungen können auch auftreten, wenn das Insulin auf eine ungeeignete Art und Weise injiziert wird.
Für Patienten mit Typ-1-Diabetes, Insulin muss verwendet werden, um das Leben, wenn die Insulin-Injektion plötzlich unterbrochen wird, dann wird es zu einem plötzlichen Anstieg des Blutzuckerspiegels führen, und auch das Auftreten von diabetischen Ketoazidose, wenn diabetische Patienten in der Rolle von einigen auslösenden Faktoren, wie Infektionen, Fieber, Insulin Unterbrechungen oder unzureichende Dosierung, die zu einem starken Anstieg des Blutzuckerspiegels führen kann, und damit das Auftreten von diabetischen Ketoazidose. Diabetische Ketoazidose in der Anfangsphase wird durch erhöhte Blutzucker wird drei mehr und eine weniger Symptome Verschlechterung, gefolgt von Müdigkeit, Appetitlosigkeit, Übelkeit, Erbrechen, Polyurie, Mundtrockenheit, Kopfschmerzen, Lethargie, tiefe und schnelle Atmung, Atem in den Geruch von verfaulten Äpfeln (Aceton), und in der späten Phase werden schwere Austrocknung, Blutdruckabfall, Bewusstseinsstörungen und sogar Koma, wenn die Behandlung nicht in der Zeit, wird es eine lebensbedrohliche Situation.
Tante Zhang muss derzeit Insulin verwenden, um ihren Blutzuckerspiegel zu kontrollieren. Sie betrachtet Insulin objektiv, denn obwohl Insulin den Blutzuckerspiegel wirksam senken kann, erfordert es die Beherrschung professioneller Operationsfähigkeiten, und wenn es falsch gespritzt wird, kann es auch zu Nebenwirkungen führen, wie z. B. Fetthyperplasie und die Notwendigkeit, die Injektionsstelle zu drehen. Wenn der Arzt vorschlägt, Insulin zu verwenden, dann auch deshalb, weil Insulin den Blutzucker wirksam senken kann, und man wird dem Rat des Arztes folgen, Insulin wissenschaftlich zu verwenden.
Ein zu hoher Blutzuckergehalt kann Blutgefäße und Nerven verletzen und das Organgewebe schädigen.Größere Schwankungen des Blutzuckers sind für den Körper schädlicher. Daher sollte Diabetes so früh wie möglich behandelt werden, wenn er entdeckt wird, und je früher er behandelt wird, desto besser.
Ziel der Diabetesbehandlung ist es, die Blutzuckerwerte zu kontrollieren und sie auf oder in der Nähe normaler Werte zu halten. Die Kontrollziele sind wie folgt:
Nüchtern-Blutzucker: 4,4-7,0 mmol/l
2 Stunden nach der Mahlzeit: 4,4-10,0 mmol/l
Glykosyliertes Hämoglobin: <7,0 Prozent
Die Kontrolle erfolgt durch kontrollierte Ernährung und moderate Bewegung, orale Hypoglykämie-Medikamente und Insulininjektionen.
Typ-1-Diabetes muss Insulin nehmen, Typ-2-Diabetes erste Kontrolle Ernährung und Bewegung, kann nicht kontrollieren, Blutzucker kann als mündliche Hypoglykämie Medikamente oder Insulin-Injektion werden. Insulin sollte injiziert werden, wenn es notwendig ist, den Blutzucker schnell und rechtzeitig zu senken, oder wenn Komplikationen schwerwiegend sind.
Die Frage "Ist es gut oder schlecht zu nehmen Insulin für Diabetes" sollte ausschließen, Fälle, in denen Insulin-Injektion ist notwendig. Allgemein gesprochen, die Injektion von Insulin, und die körpereigene Sekretion von Insulin ist die gleiche Klasse von Stoffen, so, Insulin ist eine Behandlung von Diabetes Wirksamkeit, weniger Nebenwirkungen des Medikaments, und jetzt befürworten die Lockerung der Insulin-Behandlung von Diabetes Indikationen, und befürworten in der frühen Beginn von Diabetes auf die Verwendung von Insulin. Aber die Dosierung ist nicht gut, leicht zu überdosieren, die durch Hypoglykämie, viele Diabetiker wollen nicht zu injizieren Insulin, zusätzlich zu der Angst vor der Injektion, Angst vor Ärger, mehr Angst vor einmal injiziert mit dem lebenslangen Begleiter, kann nicht zurückgezogen werden. Diese Vorstellung ist falsch, Insulin kann auch abgesetzt werden, um orale Medikamente zu verwenden.Inzwischen gibt es auch eine Methode zur Verabreichung von Medikamenten, die Insulinpumpe, die die Lebensqualität von Diabetikern erheblich verbessern kann.
Diabetiker müssen sich also nicht gegen die Einnahme von Insulin wehren. [33]
Diese Frage und Antwort sind von den Nutzern der Website, stellt nicht die Position der Website, wenn eine Verletzung, kontaktieren Sie bitte den Administrator zu löschen!