Was hat es mit der erhöhten Insulinproduktion auf sich und wie kann ich sie regulieren?
Was hat es mit der erhöhten Insulinproduktion auf sich und wie kann ich sie regulieren?
Danke für die Einladung!!!
Insulin ist das einzige Hormon im Körper, das den Blutzuckerspiegel senkt. Daher bestimmt die Insulinausschüttung den Blutzuckerspiegel, und eine Abnahme der Insulinausschüttung ist bei Diabetikern häufig zu beobachten. Es gibt auch einige Menschen, die eine erhöhte Insulinsekretion haben, vor allem in den folgenden Fällen.
Erstens tritt im Körper eine Insulinresistenz auf. Wie wir alle wissen, muss sich Insulin mit dem Insulinrezeptor verbinden, um die Rolle der Hypoglykämie zu spielen, und wenn der Insulinrezeptor anormal ist, um die Bedürfnisse der Regulierung des Blutzuckers zu erfüllen, erhöht der Körper kompensatorisch die Insulinsekretion, um den Blutzuckerspiegel zu regulieren. Die wichtigste Behandlung ist die Verringerung der körpereigenen Insulinresistenz, Gewichtsverlust und Erhöhung der aeroben Bewegung ist ein wirksames Mittel zur Verringerung der körpereigenen Insulinresistenz, Insulin-Sensitizer ist ein wirksames Mittel zur Lösung des Problems der Insulinresistenz.
Zweitens tritt das Insulinom im Inselgewebe der Bauchspeicheldrüse auf. Wenn der Organismus mit einem Insulinom wächst, kann es zu einem episodischen hypoglykämischen Koma führen, da es die Insulinsekretion stört und den Organismus dazu bringt, über einen längeren Zeitraum Insulin auszuschütten, was zu einem erheblichen Anstieg der Insulinmenge im Organismus führt. Nach der Entdeckung wird eine chirurgische Behandlung empfohlen, um eine langfristige Hypoglykämie zu vermeiden, die zu einer Beeinträchtigung der Gehirnfunktion führt.
Auch hier ist die übermäßige Verwendung von Insulinotropika zu nennen. Bei der Senkung des Blutzuckerspiegels ist die Verwendung von Insulinagonisten sehr weit verbreitet, und bei übermäßiger Dosierung kommt es zu einem Anstieg der Insulinsekretion, was zu hypoglykämischen Reaktionen führt. Das Wichtigste ist die rechtzeitige Anpassung der Dosierung von blutzuckersenkenden Medikamenten durch Blutzuckermessungen, um das Auftreten einer Überdosierung zu vermeiden.
Schließlich gibt es noch einige andere Gründe, die Insulin auslösen können, wie Niereninsuffizienz, übermäßiger Eiweißkonsum usw. Es ist wichtig, die Ursachen einer erhöhten Insulinausschüttung zu ermitteln, um die Insulinausschüttung besser einstellen zu können.
Hinweis: Bilder sind aus dem Internet entnommen, bitte melden Sie die Löschung jeglicher Verletzung!
Eine erhöhte Insulinausschüttung wird in der Regel als Frühdiabetes angesehen.
Es gibt eine Reihe von Faktoren, die einen Anstieg der Insulinausschüttung auslösen, wie z. B. die stimulierenden Wirkungen von Glukose und Laktose, die den Insulinspiegel bei steigendem Blutzucker erhöhen, aber eine anhaltende Erhöhung der Insulinausschüttung wird in der Regel nicht durch Zucker in der Nahrung ausgelöst, es sei denn, es liegt eine schwere Glukophilie vor.
Hinweis: Eine erhöhte Insulinausschüttung ist eine frühe Manifestation von Diabetes und ein kritischer Zeitraum für die Umkehrung von Diabetes.
Sie ist ernst zu nehmen und wird offiziell als Typ-2-Diabetes eingestuft, wenn es zu einem anhaltenden Anstieg der Insulinausschüttung kommt, der zu einer Hypoplasie der Bauchspeicheldrüse und anschließend zu einem Rückgang der Insulinausschüttung führt.
In der Pathologie wird dieser Zustand als angeborener Hyperinsulinismus (der extrem selten ist und ignoriert werden kann) und Insulinresistenz klassifiziert. Heute wollen wir aufschlüsseln, warum Insulinresistenz auftritt und wie sie reguliert werden sollte.
Warum kommt es zur Insulinresistenz?
Im ersten Fall essen Sie jeden Tag viele zuckerhaltige Lebensmittel.
Hochglykämische Lebensmittel (raffinierter Reis und Nudeln, Desserts, Süßigkeiten, zuckergesüßte Getränke) lassen den Blutzucker schnell ansteigen, und die Bauchspeicheldrüse schickt wie ein Kurierdienst ständig Insulin aus, um den Blutzucker zu den Zellen zu transportieren. Die Zellen nehmen den Blutzucker auf, um ihn in Energie oder Fettspeicher umzuwandeln. Langfristig nimmt die Zahl der Insulinrezeptoren auf der Zelloberfläche ab, ohne dass der Blutzucker aufgenommen wird, und in schweren Fällen sinkt die Zahl der Rezeptoren um mehr als 90 %, und das Insulin im Blut steigt an, was als Insulininsensitivität bezeichnet wird. Die Bauchspeicheldrüse ist überlastet, und die Insulinausschüttung steigt zunächst an (zu Beginn des Typ-2-Diabetes) und nimmt dann allmählich ab, wenn die Bauchspeicheldrüse schrumpft.
Haben Sie eine Glukophilie? Wenn nicht, kann dieser Zustand ignoriert werden.

Im zweiten Fall führen hohe Blutfette zu einer Insulinresistenz.
Hohe Blutfette stören die Bindung des Insulins an die Rezeptoren auf der Zelloberfläche, wodurch das Insulin ineffizient wird, was zu einem hohen Blutzuckerspiegel führt. Um einen normalen Blutzuckerspiegel aufrechtzuerhalten, wird Insulin in großen Mengen ausgeschüttet, was auch als Insulinresistenz bezeichnet wird.
Auf der Oberfläche unserer Zellen befinden sich Zehntausende von Insulinrezeptoren, die den Blutzucker durch Bindung an Insulin auffangen. Bei hohem Fettgehalt ist die Effizienz der Bindung zwischen Insulinrezeptor und Insulin jedoch stark eingeschränkt, was einerseits einen hohen Blutzuckerspiegel und andererseits eine hohe Insulinausschüttung zur Folge hat.
Typische Blutzuckersymptome: hoher Nüchternblutzucker und hoher Blutzucker nach den Mahlzeiten.

Im dritten Fall handelt es sich um eine durch Stress ausgelöste Insulinresistenz oder Stressdiabetes.
Stressdiabetes ist ein vorübergehender Diabetes, der durch eine erhöhte Ausschüttung von Insulin-antagonistischen Hormonen wie adrenocorticotropem Hormon, Katecholaminen, Glukagon und Wachstumshormon bei schwerem Stress verursacht wird.
Stress, Anspannung, lange Nächte, Alkoholmissbrauch, häufige Hypoglykämien, hohe Arbeitsbelastung und negative Emotionen sind häufige Stressoren, die zu einer aktiven Glukagonreaktion des Körpers führen. Stress ist eine Schutzreaktion des Körpers angesichts von Gefahren. Unter Stress steigt die Ausschüttung verschiedener Glukagon-Hormone wie Adrenalin, adrenocorticotropes Hormon und Glukagon an, Blutglukose wird aus dem hepatischen Glykogen freigesetzt, und Fette und Proteine werden durch Glukoneogenese in Blutglukose umgewandelt, wodurch die Blutglukosereserve des Körpers erhöht wird, um die durch den Stress erforderliche Energieversorgung zu gewährleisten!
Es ist wichtig zu wissen, dass nicht nur ein erhöhter Blutzuckerspiegel die Insulinausschüttung anregt, sondern auch ein erhöhter Glukagonspiegel die Insulinausschüttung stark anregt.
Oder es ist zu verstehen, dass, wenn Glukagon einen schnellen Anstieg des Blutzuckerspiegels auslöst, auch Insulin in großen Mengen ausgeschüttet wird, um mit Glukagon einen antagonistischen Zustand zu bilden und einen anormalen Anstieg des Blutzuckerspiegels zu vermeiden.
Wiederholtes Auftreten von Stressoren kann zu Stressdiabetes führen!
Typische glykämische Merkmale des Stressdiabetes: hoher Nüchternblutzucker, manchmal normal und manchmal hoch nach den Mahlzeiten, mit abnormen Schwankungen und gelegentlicher Hypoglykämie.

Vista on Insulin Resistance Conditioning Essentials:
Erstens: Begrenzung des Verzehrs von raffinierten zuckerhaltigen Lebensmitteln zur Senkung der Blutfette (siehe meine Fragen und Antworten zum Lipidmanagement)
Zweitens: Essen Sie regelmäßig, um Hypoglykämie zu vermeiden. Sie müssen keine Diät machen, um niedrig-glykämische Lebensmittel zu verzehren.
Drittens: Suchen Sie nach Stress! Dieser Punkt ist entscheidend! Lange Nächte, Stress, Druck und negative Emotionen können zu einer Insulinresistenz führen, die den Blutzucker erhöht.
Viertens sind eine regelmäßige Routine, Bauchatmung, die Frühjahrs-Bergstiege-Therapie und Entspannungstraining eine gute Möglichkeit, Stress zu bekämpfen und den Blutzucker zu verbessern.
Fünftens: Testen Sie regelmäßig Ihren Blutzucker. Damit lassen sich verschiedene Probleme aufdecken, die auftreten können, und insbesondere Stressreaktionen erkennen. Es ist wichtig zu verstehen, dass der Blutzucker die Hauptenergiequelle des Körpers ist und nicht zu streng kontrolliert werden sollte, und man sollte auch nicht versuchen, ihn in einem Schritt zu kontrollieren.
In meinen Fragen und Antworten zu Diabetes finden Sie weitere spezifische Informationen.

Wie können Sie Stressdiabetes selbst erkennen?
Achten Sie dann auf hypoglykämieähnliche Reaktionen wie Hunger, Schwindel, Reizbarkeit, Schläfrigkeit usw. oder auf einen anormalen Anstieg des Blutzuckerspiegels ohne ersichtlichen Grund, und sprechen Sie unbedingt mit Ihrem Arzt, wenn Sie den Verdacht haben, dass Sie Stressdiabetiker sind oder dass es einen Stressreiz gibt, der Ihren Blutzuckerspiegel beeinträchtigt. Außerdem können Sie den Glukagonspiegel und den Spiegel des adrenokortikotropen Hormons (GC) bestimmen lassen.
Vergessen Sie nicht, dass Stressdiabetes ein vorübergehender Diabetes ist und der Blutzucker sich wieder normalisieren kann, wenn Sie sich von stressigen Reizen fernhalten und falsche Lebensgewohnheiten ändern!
Haben Sie schon einmal von Stressdiabetes gehört? Wahrscheinlich haben Sie nur von Typ-1-, Typ-2- und Schwangerschaftsdiabetes gehört. Der als heilbar anerkannte Stress-Diabetes wird ebenso wie der multiple sekundäre Diabetes selektiv von der Pathologie, der Routinediagnose und der Behandlung abgeschirmt.
Es scheint sich nicht mehr um eine Fehldiagnose zu handeln!

Zusammenfassung:
(1) Eine erhöhte Insulinausschüttung ist ein häufiges Phänomen in den frühen Stadien des Diabetes. Die meisten Ärzte fürchten sich jedoch davor, diese Frage gestellt zu bekommen, weil es keine Medikamente gibt, die das Insulin senken können (und auch nicht mit Medikamenten gesenkt werden können), so dass die meisten Ärzte angesichts der erhöhten Insulinausschüttung hilflos sind!
2, wenn es sich um einen Stresszustand mit erhöhtem Blutzucker handelt, liegt der Schwerpunkt der Konditionierung zu diesem Zeitpunkt auf der Beseitigung des Stresses und nicht auf der Senkung des Zuckers. Unter der Wirkung von Adrenalin, Glukagon, Wachstumshormon und adrenocorticotropem Hormon versagt das Medikament entweder oder es verzögert den Beginn der Hypoglykämie, anstatt den Stress des erhöhten Blutzuckers zu verschlimmern!
3, Stressdiabetes bezog sich früher speziell auf eine kleine Anzahl von Patienten mit Verbrennungen und Traumata, die durch eine starke Stimulation des aktiven Zuckers im Körper verursacht werden. Heute weiß man jedoch, dass die meisten Diabetiker eine erhebliche Stressreaktion aufweisen.
Die Routinediagnostik des Diabetes mellitus erfasst nur den Blutzucker (nüchtern, postprandial, stichprobenartig), die Insulinausschüttung (Glukosetoleranztest) und die Blutzuckerkontrolle im Zeitverlauf (glykiertes Hämoglobin), nicht aber die Mehrfachbelastung mit Glukagon, Adrenalin, Katecholaminen und anderen glukoseerhöhenden Hormonen, was zu einem Stress-Diabetes mellitus bzw. zu einem stressbedingten Blutzuckeranstieg führt, der nicht erkannt werden kann. Diese Situation lässt auch die Ärzte ratlos zurück!
Die neuesten Kriterien für die Diabetes-Diagnose (entwickelt von der American Diabetes Association ADA) korrigieren diese Versäumnisse nicht, sondern senken den Nüchternblutzucker für die Diabetes-Diagnose von 7,8 auf 7, was ein Weg ist, um mehr Hyperglykämie als Diabetes zu behandeln und es den Arzneimittelherstellern zu ermöglichen, mehr Medikamente zu verkaufen, ohne dass dies der Diabetes-Diagnose in irgendeiner Weise nützt.
Ich bin nicht bereit, noch mehr darüber zu sagen, wie viele zwielichtige Geschäfte es im Gesundheitswesen gibt, aber sehen Sie selbst, was Sie wollen.
Ob es sich nun um Typ-2-Diabetes oder Stressdiabetes handelt, da es sich um eine Lebensstilkrankheit handelt, muss sie zusätzlich zu den Medikamenten zur Kontrolle des Zuckers durch Ernährung, Bewegung, Atmung, Entspannungstraining und viele andere Aspekte fein abgestimmt werden, nachdem die Kategorie eindeutig identifiziert wurde. Weitere Einzelheiten zur Feinabstimmung von Diabetes, ketogener Ernährung, Stress usw. finden Sie in meinen Fragen und Antworten zum Thema Konditionierung.
Vista beschäftigt sich seit vielen Jahren mit der Konditionierung chronischer Krankheiten, und es gibt dort eine ganze Reihe von nicht-medikamentösen Konditionierungsmethoden. Antwort #485 in Wukong.
Danke für die Likes und willkommen zum Rebloggen!
vista konzentriert sich auf die nicht-medikamentöse Konditionierung und gibt Ihnen das ganze trockene Zeug!
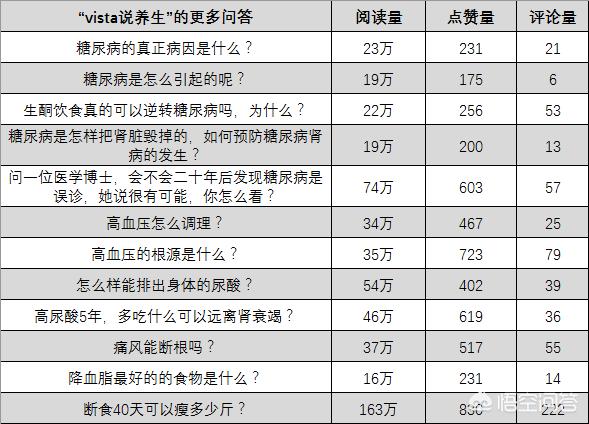
Hallo, Sanno Speak Sugar beantwortet gerne Ihre Fragen!
Eine übermäßige Insulinproduktion wird klinisch als Hyperinsulinämie bezeichnet.
Eine chronische Hyperinsulinämie kann die Folge sein:
(1) Der Patient leidet unter anhaltender Unterzuckerung, die sogar zu einem hypoglykämischen Koma führen kann. Die Gefahr einer Hypoglykämie übersteigt sogar die einer Hyperglykämie: Ein schweres hypoglykämisches Koma, das länger als vier Stunden andauert, führt zu einer irreversiblen Schädigung und Nekrose der Gehirnzellen und damit zu einem vegetativen Zustand.
(2) Schwere Insulinresistenz. Dies ist die Hauptursache für Bluthochdruck, Arteriosklerose, koronare Herzkrankheiten, Nierenschäden und das metabolische Syndrom.

Ursachen der Hyperinsulinämie
1. abnorme Glukosetoleranz oder Frühstadium des Diabetes. Da die Funktion der Pankreasinseln abnimmt, kann der Körper nur mehr Insulin absondern, um den normalen Bedarf des Körpers zu decken und übermäßigen Blutzucker zu reduzieren.
2、Pankreas-Inselzelltumor: Es handelt sich um eine Art von Insulin-sezernierendem Tumor, der in den Inselzellen wächst. Die Insulinsekretion dieser Zellen wird durch die Nahrung nicht beeinträchtigt, und es kommt zu einer anhaltend hohen Sekretion, die zu anhaltender Hypoglykämie oder sogar zum Koma des Organismus führt. Nach der Operation normalisiert sich dieser Zustand wieder.
3 Tumore außerhalb der Bauchspeicheldrüse, insbesondere in der Lunge, sezernieren eine Art Wachstumsfaktor, den so genannten insulinähnlichen Wachstumsfaktor, der eine insulinähnliche Wirkung hat und zu Hypoglykämie führt.
4, Drogen-Ursprung: exogene Injektion von Insulin Überschuss, mündliche Stimulation der Insulin-Sekretion von Glukose-senkende Medikamente können dazu führen, dass hyperinsulinaemia.
5、Chronische Niereninsuffizienz: Insulin wird von den Nieren verstoffwechselt; bei chronischer Niereninsuffizienz nimmt der Insulinstoffwechsel ab, was zu einer Insulinretention und -akkumulation im Körper führt und Hyperinsulinämie und hartnäckige Hypoglykämie verursacht.
Wie lässt sich die erhöhte Insulinproduktion regulieren?
Erhöhte Insulinausschüttung, die Notwendigkeit zur aktiven Kontrolle des Phänomens der Insulinresistenz, es wird empfohlen, aktiv die Kontrolle der gesamten Kalorienzufuhr, eine moderate Menge an Aerobic-Übung jeden Tag, mehr als 30 Minuten jedes Mal, mit dem Rauchen und Alkohol, achten Sie auf Body-Mass-Index und Bauchumfang, um die Norm.
Wenn sich die Situation trotz Diät und Bewegung nicht bessert, wird empfohlen, die Krankheit unter Anleitung eines Endokrinologen zu diagnostizieren und zu behandeln, entweder mit Medikamenten wie Metformin oder mit Insulin.
Es ist nicht einfach, mit der Hand zu schreiben. Wenn Sie mit den Ansichten in dem Artikel einverstanden sind, freuen Sie sich über ein Like, klicken Sie auf die Aufmerksamkeit, wenn Sie Fragen haben, können Sie eine Nachricht hinterlassen oder "Sanno talk about sugar" einladen, um zu antworten! Das erste, was Sie tun müssen, ist, einen Blick auf ein paar der Medikamente, die verfügbar sind, wie Insulin sensibilisers wie Glitazonen zu nehmen.
Diese Frage und Antwort sind von den Nutzern der Website, stellt nicht die Position der Website, wenn eine Verletzung, kontaktieren Sie bitte den Administrator zu löschen!